Что могут сказать лабораторные анализы о болезнях сердца ? Кто-то скажет что «ничего!», а кто-то скажет «о многом!». Каждый из ответчиков будет по-своему прав, и тот для кого одни анализы ничего не значат, и тот для которого полученные данные значат все! Что такое анализы? Это лишь лабораторное объяснение, или точнее, подтверждение мыслей осматривающего Вас доктора о том или ином заболевании, будь это острый аппендицит, или приступ стенокардии. На простой вопрос пациента - «А какие у меня лейкоциты?», ответ доктора «10,1» может ввести Вас в замешательство, поскольку Вы знаете, что при аппендиците лейкоциты повышены, а 10,1х109 - это выше нормы. На самом деле, этому и учат будущих докторов в университете сначала шесть лет, затем еще год в интернатуре, а потом на курсах повышении квалификации, чтобы тоже понимать, что анализы - это лишь подтверждение или исключение того или иного заболевания, о котором сложилось мнение после клинического осмотра пациента.
Все лабораторные исследования, которые выполняют при патологии сердечно сосудистой системы , а именно у больных, имеющих болезни сердца, наверное, можно разделить на различные группы: исследования которые делают в поликлинике и стационаре, частном медицинском центре. Разница, в большинстве случаев, будет и по объему и самое, порой неприятное, по качеству. Результаты в самих поликлиниках могут тоже отличаться: где-то делают аппаратным способом, а где-то по старинке, на «глазок», где-то делают 2-3 показателя, где-то 5-8, а где-то - за Ваши деньги все, «что душе угодно». Даже в самих стационарах спектр выполняемых лабораторных исследований может отличаться: в специализированных кардиологических центрах, больницах оказывающих неотложную помощь больным с заболеваниями сердца, как правило, выполняется полный перечень интересующих лабораторных пунктов, необходимых для уточнения диагноза и определения тактики дальнейшего лечения, а общих больницах - будет только стандартный набор. И связано это не столько с тем, что там работают врачи худшей квалификации, а с тем, что на сегодняшний день лабораторная диагностика весьма затратная доля бюджета любой больницы. И чем быстрее этот анализ крови можно сделать и качественнее, чем меньше идет забора крови и больше можно получить данных, тем дороже он будет стоить. Увы, но это реалии современных технологий!
Прежде чем говорить о результатах анализов, хочется отметить и акцентировать Ваше внимание еще раз, что сами результаты лабораторных исследований, без характерной клинической картины, без инструментальных данных, порой взятые однократно, еще ни о чем не говорят. Но, если все же, Вас заинтересовали цифры на листочке бумаги с надписью «анализ крови…», то не все так плохо, и получается Вам не безразлично Ваше здоровье! И мы постараемся помочь Вам разобраться с этими загадочными цифрами! Итак, о чем же говорят эти самые анализы, если появились боли в области сердца.
Показатели общего анализа крови, общие для мужчин и женщин
скорость оседания эритроцитов (СОЭ) : 1 - 15 мм/ч; в случае острого повреждения миокарда начинает возрастать, начиная с первых трех суток, сохраняя высокие значения на протяжении 3-4 недель, реже дольше. При этом, необходимо учитывать и исходное ее значение, так как у взрослых возможно повышение СОЭ за счет сопутствующей патологии. Возвращение к норме указывает на окончание неспецифического воспаления в зоне подвергшейся некрозу. В результате того, что СОЭ начинает свой рост в течение первых трех суток, оставаясь на этом уровне в дальнейшем, а лейкоциты крови в конце первой недели или с начала второй имеют тенденцию к снижению, образуются своеобразные «ножницы» из этих двух показателей. Повышение СОЭ отмечается и при остром перикардите, аневризме сердца.
общее число лейкоцитов : 4,0 - 9,0*109/л; при остром инфаркте миокарда (ОИМ) к концу первых суток может наблюдаться лейкоцитоз (до 15-20*109/л). При этом некоторые авторы указывают на параллели между уровнем лейкоцитов и размерами некроза сердечной мышцы. И вместе с тем, лейкоцитоз может отсутствовать при ареактивном состоянии и у пожилых лиц. Повышение уровня лейкоцитов может наблюдаться при остром перикардите, аневризме сердца.
общее количество эритроцитов : 4,5*1012/л; как правило, при снижении эритроцитов и гемоглобина у пациентов с хроническими заболеваниями сердца появляются кардиальные жалобы: загрудиные боли, покалывания, сжимание .
уровень гемоглобина : 120 - 160г/л; отражает насыщение красных кровяных телец особым белком - гемоглобином, который связывает кислород и участвует в переносе его тканям. При низких цифрах гемоглобина ткани, в том числе миокард, испытывает кислородный «голод», на фоне чего развивается ишемия , нередко, при имеющихся предпосылках, приводящая к инфаркту миокарда (ИМ).
гематокрит 0,36 - 0,48; по этому, и выше перечисленным двум показателям можно определить степень анемии. При острой анемии, наличии в анамнезе аневризмы сердца, или аорты и наличии соответствующей клиники, можно думать о разрыве этой самой аневризмы и кровотечении. Подтверждается это выполнением ЭКГ, ЭхоКГ;
тромбоциты : 180 - 320*109/л; клетки крови, которые участвуют в остановке кровотечений. Избыточное их количество может привести к закупорке мелких сосудов за счет образования тромбов, либо, в совокупности с нарушениями свертывающей системы крови, к формированию крупных тромбов, что может привести к более серьезным последствиям, таким как тромбоэмболия легочной артерии. Пониженное количество сопровождается повышенной кровоточивостью;
«Формула крови », в которой указываются относительное соотношение других форменных клеток крови: плазматических клеток, юных форм лейкоцитов, базофилов, миелоцитов, палочкоядерных и сегментоядерных лейкоцитов, а также входят эозинофилы, моноциты, лимфоциты. Эта формула, чаще всего, является показателем воспалительного процесса и степенью его выраженности, или как другой вариант - болезни крови. И уже на ее основе могут быть рассчитаны различные индексы интоксикации (ЛИИ, ГПИ). При остром инфаркте миокарда к концу первых суток может быть нейтрофилез со сдвигом влево. Эозинофилы при ОИМ могут снижаться, вплоть до их исчезновения, но затем, по мере регенерации миокарда их количество возрастает в периферической крови. Увеличение нейтрофилов наблюдается также и при остром перикардите.
Показатели биохимического анализа крови
общий белок : 65-85г/л, показатель содержания всех белков в крови, более детальное соотношение отдельных белков, помогающих в диагностике заболеваний сердца, определяется в протеинограмме;
билирубин : 8,6-20,5мколь/л, один из показателей роботы печени, в частности, пигментного обмена, и именно при сердечной патологии, в чистом виде, информации при заболевании сердечно-сосудистой системы не несет;
мочевина : 2,5-8,3ммоль/л, в большинстве случаев показывает работу почек, и всегда рассматривается в сочетании со следующим показателем - креатинином;
креатинин : 44-106мкмоль/л, продукт белкового обмена, зависит не только от количества белка в организме, но и скорости его обменных процессов;
Важное значение в диагностике заболеваний, связанных с повреждением миокарда, имеет определение ферментов, содержащихся внутри клеток. И в зависимости от того какие и сколько клеток гибнет, будут изменяться и их значения:
АЛТ (аланинаминотрансфераза) : до 68Е/л, при оценке уровня данного фермента, стоит учитывать, что он содержится не только в миокарде, но в большей степени, в печени, поэтому АСТ и АЛТ всегда определяют вместе, что помогает в разграничении поражения сердца и печени. Сроки повышения АЛТ аналогичные АСТ.
АСТ (аспартатаминотрансфераза) : до 45Е/л, данный фермент в большом количестве содержится в миокарде, и его повышение, в большинстве случаев, говорит о повреждении кардиомиоцитов - мышечных клеток сердца; повышение АСТ в сыворотке крови наблюдается при инфаркте миокарда (95-98%) случаев уже через 6-12 часов от начала заболевания. Максимальное возрастание отмечается на 2-4 сутки, и на 5-7 сутки уровень фермента приходит к норме. Имеется четкая зависимость между цифрами АСТ и величиной очага некроза сердечной мышцы. Поэтому при величине некроза менее 5мм диаметром, возможно сохранение уровня этого фермента в пределах нормы, что тоже надо учитывать.
ЛДГ (лактатдегидрогеназа) и составляющие этот показатель фракции: до 250Ед/л, считается специфическим маркером при ОИМ , возрастание активности изофермента ЛДГ1 и ЛДГ2 даже при нормальных показателях общей активности ЛДГ свидетельствует о наличии мелких некрозов в сердечной мышце. При ОИМ ее уровень возрастает быстро на 2-4 сутки, и нормализуется только на 2 -3 неделе. Уровень ЛДГ позволяет получить ценную информацию о ИМ на всем протяжении заболевания. Другие фракции ЛДГ3 и ЛДГ4 - ферменты легочной ткани, ЛДГ5 - печени.
КФК (креатинфосфокиназа) и составляющие этот фермент фракции: до 190 Ед/л, креатинфософокиназа - считается специфическим маркером (особенно повышение более чем в 10 раз) при остром инфаркте миокарда. Повышается в остром периоде (в первые 4-8 часов от начала заболевания), намного опережая активность выше перечисленных ферментов и является маркером ранней диагностики ОИМ, особенно изофермент КФК-МВ. Через 8-14 час величина КФК может достигать максимального значения, а нормализация может наступить через 3-4 суток. Также значение КФК может повышаться при миокардитах;
тропонин-тест : до 0,4 мкг/л. Тропонин является специфическим сократительным белком, входящим в структуру сердечной мышцы и мышц скелета. Этот тест является диагностическим маркером при подозрении на острое повреждение клеток миокарда, является одним из ключевых результатов при постановке диагноза «острый инфаркт миокарда»;
миоглобин
: 12-92 мкг/л. Белок мышечной ткани, участвующий в процессе дыхания клетки. В случае появления его в крови, расценивается как продукт распада мышечной ткани сердца или скелета, при соответствующей клинике, может указывать на омертвение (некроз) очага мышечной ткани сердца, поэтому тоже считается специфическим маркером этой патологии. Уже через 2-4 ч от начала заболевания концентрация его повышается. Максимальная концентрация миоглобина в крови достигает к 6-8 часам ОИМ . Нормализация уровня его происходит через 20-40 ч. По степени и длительности его повышенного уровня можно судить и о размерах некроза, о прогнозе.
Показатели АЛТ, АСТ, КФК, КФК-МВ, ЛДГ, миоглобина и тропонинового теста тесно корелируют с размерами очага некроза в сердечной мышце, и поэтому имеют не только диагностическое, но и прогностическое значение.
Кислая фосфатаза : 67-167 нмоль/(с·л), повышается в активности у больных с тяжелыми, осложненными ИМ, преимущественно трансмуральными;
С-реактивный белок (СРБ) : до 0,5 мг/л, его обнаружение свидетельствует о наличии в организме патологического процесса, в частности воспалительного или некротического. Он относится к белкам так называемой «острой фазы». Резко положительная реакция на СРБ указывает на тяжесть течения воспалительного процесса.
сиаловые кислоты : 2,0-2,36ммоль/л, содержание сиаловых кислот может увеличивается при эндокардите, ИМ ;
элктролиты , главным образом представлены ионами К+(норма 3,6 - 5,2 ммоль/л), Na+(норма 135 - 145 ммоль/л), Cl-(норма 100 - 106 ммоль/л), Ca2+ (норма 2,15-2,5 ммоль/л). Повышенное количество калия в сыворотке может сопровождаться клинически нарушением ритма сердечной деятельности, что подтверждается при выполнении ЭКГ. Может развиться атриовентрикулярные блокада проводящей системы сердца, развиться синдром преждевременного возбуждения желудочков, мерцание желудочков, и такое грозное нарушение, как остановке сердца. Поэтому больным с нарушениями ритма сердца необходимо контролировать содержание в организме ионов К+. С другой стороны, снижение калия в крови также может привести к неблагоприятным последствиям у этих пациентов - гипорефлексии миокарда. Снижение уровня ионов натрия может сопровождаться развитием недостаточности сердечно-сосудистой системы, поскольку соотношение ионов К+ и Na+, как регуляторов процессов в клетке, находится в постоянном взаимодействии и уменьшение одно, приводит к увеличению другого иона. Гиперхлоремия наблюдается у пациентов с заболеванием почек, и может также привести к развитию сердечно-сосудистой недостаточности;
глюкоза сыворотки крови : 3,3 - 5,5 ммоль/л, превышение уровня глюкозы, повторяющееся в нескольких анализах, может говорить о развитии сахарного диабета (СД). Результат другого анализа - гликозированного гемоглобина (HbА1c), позволяет оценить степень компенсации углеводного обмена у пациента за последние 3 месяца. Это важно по той причине, что в случае первично выявленного СД уже у 11% людей имеется поражение проводящей системы сердца. И многие пациенты об этом даже не догадываются. Другое осложнение СД является поражение сосудов не только магистрального типа, но и мелких, которые непосредственно приносят питательные вещества в ткани. В связи с этим больным с повышенным сахаром в крови необходимо дополнительно проходить инструментальное обследование, в первую очередь электрокардиографию и ультразвуковое исследование артерий ног.
показатели КЩБ (кислотно-щелочного баланса) имеют опосредованное влияние на состояние сердечно-сосудистой системы за счет изменения гомеостаза и важны, в первую очередь, специалистам для коррекции назначенного лечения;
профиль протеинограммы , представляет собой спектр различных белков (альбумин, α1, α2, ß, γ-глобулины, альбумин-глобулиновый индекс), которые входят в состав крови, и при различных состояниях (острое повреждение миокарда, воспаление, ожоги, онкологические заболевания и др.), их соотношение может меняться, даже появится патологический белок - парапротеин. Так повышение α1 и α2-глобулинов имеет место у больных с обширным инфарктом миокарда.
Повышение количества γ-глобулина может быть связано с избыточным накоплением в организме кардиальных антител и предшествовать возникновению постинфарктного синдрома (синдрома Дресслера). Длительно сохраняющееся высокое содержание α2-глобулинов (в течение месяца) указывает на слабую интенсивность репаративных процессов в зоне некроза, что обусловливает затяжное течение ИМ и отягощает прогноз заболевания.
липидный спектр , ассоциируется у простого человека со словом «холестерин». В данном случае определяются вещества (липопротеиды различной плотности, триглицериды), которые участвуют в обмене холестерина (ХС) (норма в крови - 3,1 - 5,2 ммоль/л). Число смертельных случаев от ишемической болезни сердца в последние годы возрастает от 5:1000 человек при уровне общего холестерина 5,2 ммоль/л, при 6,2-6,5 ммоль/л - 9:1000 человек, и 17:1000 при 7,8 ммоль/л. Кроме значения общего холестерина, важным показателем является коэффициент атерогенности (норма до 4), который показывает соотношение «хороших» и плохих» липидов, участвующих в обмене жиров и холестерина , и угрозу развития или прогрессирования атеросклероза и всеми вытекающими последствиями. Увеличение фракций липопротеидов и триглицеридов может быть как физиологическим состоянием (алиментарного характера), так и патологическим состоянием. Повышение липидов свойственно распространенному атеросклерозу, ожирению сопровождающего и обуславливающего артериальную гипертензию. А вернее будет сказать, что это нарушение работы внутренних органов и промежуточных звеньев обмена липидов и триглицеридов, выраженное в повышение показателя атерогенности, обуславливает отложение холестерина в сосудах различного диаметра, отложению «запасного жира», что и ведет к вышеперечисленным болезням. Поэтому при распространенном атеросклерозе, в этом анализе крови, можно увидеть повышенные значения ß-липопротеидов и общего холестерина. Вместе с тем, можно увидеть снижение концентрации фосфолипидов. Но и при этом необходимо учитывать то, что имеются возрастные колебания жиров в крови. Так у пожилых мужчин уровень общего холестерина, триглициридов, ß-липопротеидов повышен, по сравнению с таковым в среднем возрасте, а в старческом они наоборот уменьшается.
коагулограмма - анализ, по которому можно посмотреть «вязкость» крови, или другими словами, существует ли угроза образования тромбов, что может привести к образованию тромбов с различной локализацией, что в свою очередь может осложниться тромбоэмболией легочной артерии, при которой отмечается мгновенная смерть. Либо наоборот посмотреть, насколько высока вероятность кровотечения и сможет ли оно самостоятельно остановится, после операции, например, по протезировании клапана сердца.
Таким образом, если посмотреть, существует необходимость практически всем обращающимся за медицинской помощью выполнять с определенной периодичностью, тем более при болях в грудной клетке, хотя бы, ЭКГ, на которой будет заподозрено или определено заболевание сердца, которое получит подтверждение после взятия анализов крови и их заключительного подтверждения. Хорошим вариантом мониторинга работы сердца является прибор Кардиовизор , так как позволяет следить за работой сердца в домашних условиях и заблаговременно сообщать человеку о надвигающихся патологических изменениях в функционировании сердечно-сосудистой системы. Благодаря сервису , надвигающаяся патология в работе сердца будет замечена заранее, что позволяет не допустить осложнений, которые часто не проходят без последствий для здоровья человека. Дополнительно в плане обследования сердца возможно выполнение ЭхоКардиоГрафии, АнгиоКТ, ангиография, радионуклидного нагрузочного теста (таллиевое обследование), выполнение функциональных проб.
Но хочется еще раз повториться, если порой посмотреть в свои анализы можно увидеть у себя столько болезней! Но если сопоставить их с клинической картиной и данными инструментальных исследований, то окажется, что возможно, это всего лишь вариант нормы…
Ростислав Жадейко , специально для проекта .
View all articles
У современных людей из-за стрессов, быстрого ритма жизни, экологии и других факторов часто развиваются заболевания сердца и сосудов. Они могут и не знать о патологии до того момента, пока не возникнет критическая ситуация. В таком случае врачам уже будет сложно помочь и вылечить пациента, поэтому для сохранения здоровья сердца важно проводить профилактическую диагностику, а как проверить сердце, расскажем в этой статье.
Симптомы сбоя сердца
Многие не обращаются к врачу, когда проявляются проблемы с сердцем, поскольку симптомы часто размыты, и их могут путать с другими болезнями, к примеру, легких или желудка. Даже если проблема явная, и больной понимает, что с сердцем что-то неладно, то чаще идет в аптеку для покупки препаратов, которые смогут снять симптомы, но само заболевание не лечится и прогрессирует.
Главные симптомы заболеваний сердца, при которых нужна помощь врачей и тщательное обследование, следующие:
- Одышка и нехватка воздуха. Речь идет об одышке без физических нагрузок.
- Нехватка воздуха по ночам. В положении лежа симптом усиливается, а при вертикальном положении тела пропадает, что указывает на сердечную недостаточность.
- Отеки. Такой симптом возникает по разным причинам, но если есть патология сердца, то изначально ноги отекают к вечеру, постепенно отечность распространяется выше, вплоть до области живота.
- Боли и ощущение сдавливания в груди. Симптом появляется после и во время нагрузок, но через 5-10 минут боль проходит. Исчезает, если положить под язык нитроглицерин. Симптом появляется, когда проходимость сосудов нарушается, и они не могут нормально справляться с кровоснабжением миокарда.
- Боли в сердце. Если болит сердце, возникает колющее, пронзающее ощущение. При поворотах или наклонах истинные боли в сердце не усиливаются.
- Боль в голове, тошнота, шум в ушах. Симптомы появляются при артериальной гипертензии. Проблема встречается у людей старше 50 лет.
- Сбой ритма сердца. Если сердце начинает биться нерегулярно и неровно, то лучше обратиться к врачу для диагностики и назначения правильного лечения.
Важно! Помимо сбоя ритма сердца стоит обратиться к врачу, если частота пульса в покое превышает 90 или менее 60 ударов в минуту.
Первичная диагностика
Сердечно-сосудистая система лидирует по количеству заболеваний. Частая проблема – атеросклероз сосудов. Он развивается медленно. на протяжении всей жизни. Поэтому врачи советуют проходить диагностику раз в год. Если выявить заболевание на ранних сроках, лечение будет быстрым и эффективным.
Методы исследования сердца в медицинской практике делятся на два вида:
- объективные;
- инструментальные.
При первичном осмотре в больнице врачи пользуются объективным исследованием сердечно-сосудистой системы. После проведенного осмотра врач ставит предположительный диагноз, затем подключает инструментальную диагностику.
Объективные методы исследования сердца включают:
- Пальпацию. Проверка проводится путем прикладывания руки к груди пациента, таким образом, чтобы кисть соприкасалась с ребрами, после чего пальцами проводится ощупывание области сердца. Такой метод помогает услышать ритм сердца, силу ударов, высоту и их место. За счет этого можно определить некоторые патологии, к примеру, стеноз, аорты, тахикардию.
 Пальпация
Пальпация - Перкуссию сердца. Такой метод исследования сердечно-сосудистой системы позволяет примерно выявить размеры органа и положение в грудной клетке путем простукивания. За счет этого можно поставить предварительный диагноз.
 Перкуссия
Перкуссия - Аускультацию сердца. Проводится при помощи стетоскопа. Данный способ заключается в выслушивании и позволяет оценить характер сердечных шумов, отклонение звуковой картины от нормы. Процедура должна проводиться в полной тишине.
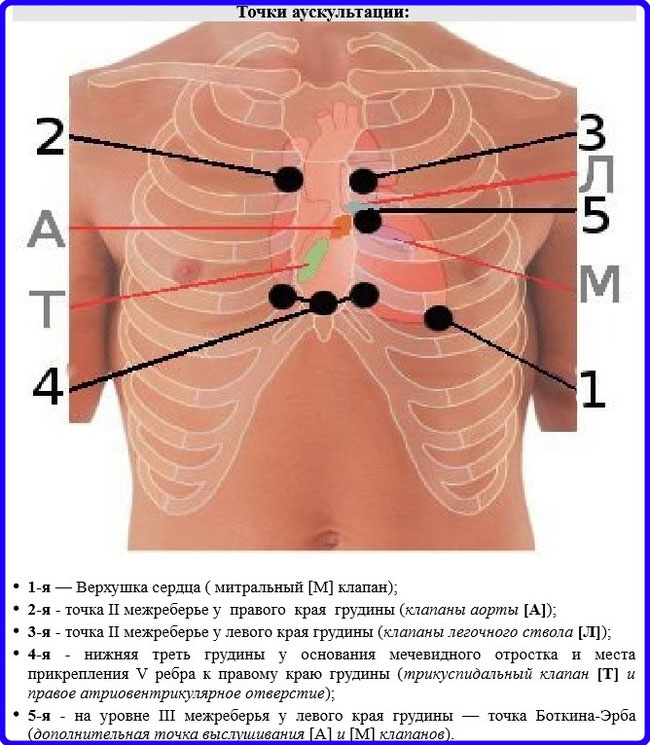 Аускультация
Аускультация - Измерение артериального давления. В данном случае используется любой тип тонометра, которым замеряется давление для определения гипертонии или гипотонии.
Описанные способы исследования сердечно-сосудистой системы проводятся только при первичном осмотре, если врач находит определенные отклонения от нормы, он назначает дополнительные методы для проверки деятельности сердца, в данном случае применяется полное обследование со специальным оборудованием.
Электрокардиография
Такой способ диагностики позволяет регистрировать, а потом исследовать электрические импульсы, которые выдает сердечная мышца во время работы. Если сердце без патологий, то электрическое возбуждение проходит по разным сердечным отделам с определенной последовательностью. Если происходит сбой возбудимости сердечной мышцы, это говорит о патологиях и возможных заболеваниях.
Когда миокард сокращается и расслабляется, все данные фиксируются и пишутся в виде зубцов, после этого врач получает кривую, график.
 Кривая ЭКГ
Кривая ЭКГ Данные регистрируются специальным устройством, который называется электрокардиографом. Такой способ диагностики позволяет оценить частоту и равномерность ритма сердца, разные электрические процессы, происходящие в органе. ЭКГ проводится для обнаружения аритмии, ишемии, инфаркта.
Важно! Сдвиги на кривой ЭКГ возникают не только из-за неправильной работы сердца. Причина может быть в болезнях не связанных с этим органом: воспалении легких, плеврите, ожирении и др.
Электрокардиография может входить в комплексное обследование сердца наряду с другими методами.
Кроме снятия кардиограммы в состоянии покоя, применяются и другие методики ЭКГ:
- холтеровское мониторирование;
- велоэргометрия.
В первом случае исследование продолжается сутки. К больному подключается оборудование и датчики, после чего начинается круглосуточная запись показателей изменений возбудимости. Зачастую подобный способ используется для тяжелых пациентов, или если проблема появляется периодически, к примеру, при кратковременной аритмии.
Во втором случае ЭКГ снимается до нагрузок на организм и после них. Такой способ позволяет выявить восприимчивость пациента к физическим нагрузкам. Часто применяется велоэргометрия при ишемии, а именно стенокардии напряжения.
Фонокардиография и эхокардиография
Фонокардиография позволяет записывать все звуки и шумы сердца. Запись выполняется через фонокардиограф, который обычно является дополнительным устройством к электрокардиографу. Такой способ инструментального диагностирования позволяет оценить симптомы болезней по звуку.
 Фонокардиография
Фонокардиография Эхокардиография проводится при помощи ультразвука. На сегодняшний день есть несколько методов проведения ЭхоКГ:
- Одномерная ЭхоКГ позволяет получить проекцию органа в плоскости. Обследуют сердце таким методом, чтобы определить толщину стенок и размеры полостей. Дополнительно оценивается работа клапанов и состояние органа в период сокращения и после него.
- Двухмерная ЭхоКГ дает объемную картинку осматриваемого органа, поэтому способ считается более информативным.
- Доплерэхокардиография – диагностика кровотока внутри сердца, применяется для оценки гемодинамики, выявление пороков клапанов и перегородок, наличия шунтов.
Рентгенография
Методы исследования сердца и сосудов при помощи рентгена позволяют оценить размеры и форму сердца, больших сосудов, объем жидкости в перикардиальной части. При использовании подобного способа человек получает дозу облучения, поэтому его нет смысла использовать без надобности. Применяется, когда остальные методики не дают должной информации о состоянии человека и его органа.
Рентген нельзя использовать для обследования беременных. Одна из разновидностей рентгенографии – томография. Последний способ более информативен, поскольку картинка выводится на экран монитора, моделируя орган пациента, правда, облучение в данном случае выше, чем при рентгене.
Радионуклидное обследование и ангиокардиография
Изотопное исследование сердца, а именно радионуклидный способ проводится путем введения в кровь радиоизотопов, которые позволяют в дальнейшем оценить их распределение. Такой способ помогает определить образование тромбов в сосудах, а также инфаркт миокарда. В данном случае пациент тоже получает облучение.
Ангиокардиография заключается во введении рентгенконтрастного вещества прямо в сердце. С его помощью врачи могут изучить многие параметры сердечных камер и сосудов. Применяется процедура, чтобы уточнить возможность проведения хирургического вмешательства на органе. Именно этот метод – один из основных при обследовании на тромбы. Ангиокардиография проводится путем катетеризации.
 Тромбоз сердца
Тромбоз сердца Важно! Только врач выбирает способ, как проверить сосуды сердца, путем доплерографии или ангиографии. На выбор метода влияют многие параметры, в том числе и цель исследования.
Для каждого человека и конкретного случая может использоваться определенный вид диагностики, хотя в некоторых ситуациях может применяться не один метод, а сразу несколько. Зависит это от состояния здоровья, возраста больного и причины, почему болит сердце, то есть имеющейся патологии.
Домашние методы проверки
Проверить работу сердца в домашних условиях можно, а людям старше 40 лет делать это рекомендуется чаще, чтобы вовремя выявить ухудшение состояния. Для домашней диагностики используется тонометр, которым можно замерить артериальное давление и частоту пульса.
Тонометр можно использовать любого типа, на какой хватает средств. Замеры проводятся только в сидячем или лежачем положении, в покое. Можно проводить их на обеих руках, но только на локтевом сгибе. Если во время замеров давление больше или меньше, чем 110/70-140/90 и показатель держится длительное время, рекомендуется посетить кардиолога.
Мы надеемся, что большинство читателей FITFAN внимательно относятся к своему здоровью. Вы активно тренируетесь, правильно питаетесь и с умом принимаете различные добавки. Скорее всего вы уже не помните, как выглядит медицинская карта и существует ли она вообще!))
И все же порой можно подхватить какую-то бациллу или просто ощутить общее недомогание. В этом случае обязательно стоит показаться терапевту, который назначит необходимые процедуры.
Но даже в случае отличного самочувствия можно иногда (раз в год) сдавать расширенный анализ крови в любой платной лаборатории. Ведь ничто так не говорит о состоянии здоровья, как цифры!
Мы не собираемся вдаваться в цифры и говорить о показателях нормы, так как эти значения могут различаться в зависимости от способов отображения результатов. Где бы вы ни сдавали анализы, на распечатке будут указаны пределы нормальных значений. Вы будете видеть, какие значения превышают норму.
Также имейте ввиду, что каждый из анализов тесно связан с другими и точно определить проблему может только квалифицированный врач (привет доктору Хаусу!).
Например, неправильное содержание кальция в крови может признаком лимфомы, опухоли костей с появлением метастаз, отравления витамином D, болезни Аддисона, акромегалии.
Таким образом, самодиагностика может привести к неправильному диагнозу.
Общий анализ крови
Самый простой и оперативный анализ, результаты которого можно получить уже через несколько часов после забора крови.Гемоглобин - это сложный белок, главной функцией которого является перенос кислорода от легких к клеткам организма и вывод углекислого газа.
Причины повышения:
курение
заболевания, сопровождающиеся увеличением количества эритроцитов
врожденные пороки сердца, легочно-сердечная недостаточность
сгущение крови (обезвоживание)
Причины понижения:
повышенные потери гемоглобина при кровотечениях – геморрагическая анемия
нехватка железа, необходимого для синтеза гемоглобина, или витаминов, участвующих в образовании эритроцитов (преимущественно В12, фолиевая кислота) – железодефицитная или В12-дефицитная анемия
повышенное разрушение (гемолиз) эритроцитов – гемолитическая анемия
нарушение образования клеток крови при специфических гематологических заболеваниях – гипопластическая анемия, серповидно-клеточная анемия, талассемия
Эритроциты - самые многочисленные элементы крови. Главная функция – перенос гемоглобина. Кроме того эритроциты осуществляют ферментативную функцию и питательную – мембрана эритроцитов способна осуществлять транспортировку аминокислот, липидов из желудочно-кишечного тракта к органам и тканям. Также на поверхности эритроцитов имеются антитела, которые позволяют осуществлять антитоксические функции. Средний срок жизни эритроцитов - 120 дней.
Причины повышения:
врожденные пороки сердца
обезвоживание
полицитемия, т.е. увеличенное количество эритроцитов в единице объема крови
недостаточность функции коры надпочечников
Причины понижения:
пониженная функция костного мозга
недостаток железа
гемолитическая анемия (усиленное разрушение эритроцитов)
дефицит витамина В12
кровотечения
Скорость оседания эритроцитов (СОЭ). При острых воспалительных и инфекционных процессах изменение в скорости оседания эритроцитов заметны через 24 часа после повышения температуры и увеличения числа лейкоцитов.
Причины ускорения:
воспалительные заболевания различной этиологии
парапротеинемии (множественная миелома, болезнь Вальденстрема)
острые и хронические инфекции (пневмония, остеомиелит, туберкулез, сифилис)
опухолевые заболевания (карцинома, саркома, острый лейкоз, лимфогранулематоз, лимфома)
аутоиммунные заболевания (коллагенозы)
инфаркт миокарда
заболевания почек (хронический нефрит, нефротический синдром)
гипопротеинемии
анемии, состояние после кровопотери
интоксикации
травмы, переломы костей
состояние после шока, операционных вмешательств
гиперфибриногенемия
у женщин во время беременности, менструации, в послеродовом периоде
пожилой возраст
прием лекарственных препаратов (эстрогенов, глюкокортикоидов)
Причины замедления:
эритремии и реактивные эритроцитозы
эпилепсия
выраженные явления недостаточности кровообращения
голодание, снижение мышечной массы
прием кортикостероидов, салицилатов, кальция и препаратов ртути
вегетарианская диета
миодистрофия
беременность (особенно 1 и 2 семестр)
Тромбоциты. Мелкие безъядерные клетки диаметром 2 - 4 мкм. В кровеносных сосудах тромбоциты могут располагаться у стенок и в кровотоке. Участвуют в образовании тромбов в процессе свёртывания крови для остановки кровотечения. Продолжительность жизни тромбоцитов составляет 7-10 дней.
Нарушение концентрации тромбоцитов может быть результатом многих серьезных заболеваний!
Лейкоциты. Клетки крови, обеспечивающие распознавание и обезвреживание чужеродных компонентов, устранение измененных и разрушающихся клеток собственного организма, эффекторы иммунных и воспалительных реакций, основа антимикробной защиты организма. Выделяют 5 основных видов лейкоцитов: нейтрофилы, эозинофилы, базофилы, лимфоциты, моноциты, которые выполняют разные функции.
Причины повышения:
воспалительные процессы
острые бактериальные и вирусные инфекции
интоксикации, в том числе эндогенные (диабетический ацидоз, эклампсия, уремия, подагра)
ожоги и травмы, шок
острые кровотечения
оперативные вмешательства
инфаркты внутренних органов (миокарда, легких, почек, селезенки)
ревматическая атака
злокачественные опухоли
Причины понижения:
вирусные инфекции (выборочно), некоторые хронические инфекции
системная красная волчанка, ревматоидный артрит и другие коллагенозы
прием сульфаниламидов, левомицетина, анальгетиков, нестероидных противовоспалительных средств, тиреостатиков, цитостатиков
воздействие ионизирующего излучения
некоторые виды лейкозов (алейкемическая фаза острого лейкоза, волосатоклеточный лейкоз)
спленомегалия
гипо- и аплазия костного мозга
мегалобластные анемии
анафилактический шок
истощение и кахексия
синдром Фелти
болезнь Гоше
пароксизмальная ночная гемоглобинурия
Биохимический анализ крови
АСТ – аспартатаминотрансфераза. Клеточный фермент, участвующий в обмене аминокислот. АСТ содержится в тканях сердца, печени, почек, нервной ткани, скелетной мускулатуры и других органов. Благодаря высокому содержанию в тканях этих органов, анализ крови АСТ - необходимый метод диагностики заболеваний миокарда, печени и различных нарушений мышц.Причины повышения:
инфаркт миокарда
вирусный, токсический, алкогольный гепатит
стенокардия
острый панкреатит
рак печени
острый ревмокардит
АЛТ – аланинаминотрансфераза. Внутриклеточный фермент, расщепляющий аминокислоты и кетокислоты. Является диагностическим маркером ряда заболеваний.
Причины повышения:
поражение клеток печени (гепатоцитов): вирусные гепатиты, отравления, применение препаратов, ведущих к развитию токсического гепатита, алкогольный гепатит
механическая желтуха
рак (карцинома) печени
цирроз печени
жировой гепатоз
острый панкреатит
инфаркт миокарда
миодистрофия
миокардит
миозит
сердечная недостаточность (в некоторых случаях)
некоторые заболевания крови
шок, гипоксия
обширная травма, тяжелые ожоги
Причины понижения:
тяжелые поражения печени
дефицит витамина B6
Интенсивные тренировки могут стать причиной повышения уровня обоих ферментов из-за повреждения мышц. Поэтому не пугайтесь, если ваши показатели немного отклоняются от нормы. Также некоторые обезболивающие средства также могут влиять на повышение АСТ, АЛТ.
Щелочная фосфатаза. Этот фермент образуется в костной ткани, печени, толстом и тонком кишечнике, плаценте, легочной ткани. Биохимический анализ крови на щелочную фосфатазу проводят для диагностики заболеваний костной системы, печени, желчевыводящих путей и почек.
Причины повышения:
заболевание костной ткани, в том числе опухоли костной ткани, саркома, метастазы рака в кости
миеломная болезнь
гиперпаратиреоз
лимфогранулематоз с поражением костей
инфекционный мононуклеоз
рахит
заболевания печени (цирроз, рак, инфекционный гепатит, туберкулез)
инфаркт легкого, инфаркт почки
опухоли желчевыводящих путей
Причины понижения:
гипотиреоз
нарушения роста костей
недостаток цинка, магния, витамина В12 или С (цинга) в пище
анемия (малокровие)
Билирубин (общий и прямой). Билирубин входит в состав желчи. Анализ билирубина показывает, как функицонирует печень человека. Определение билирубина входит в комплекс диагностических процедур при многих заболеваниях желудочно-кишечного тракта. В сыворотке крови встречается билирубин в следующих формах: прямой билирубин и непрямой билирубин. Вместе эти формы образуют общий билирубин крови, определение которого имеет важное значение в лабораторной диагностике.
Причины повышения общего:
недостаток витамина В 12
острые и хронические заболевания печени
рак печени
гепатит
первичный цирроз печени
токсическое, алкогольное, лекарственное отравление печени
желчнокаменная болезнь.
Причины повышения прямого:
острый вирусный или токсический гепатит
инфекционное поражение печени, вызванное цитомегаловирусом, вторичный и третичный сифилис
холецистит
желтуха у беременных
гипотиреоз у новорожденных
Альбумин. Основной белок крови, вырабатываемый в печени человека. Определение альбумина используется для диагностики заболеваний печени и почек, ревматических, онкологических заболеваний.
Причины повышения:
обезвоживание организма
Причины понижения:
хронические заболевания печени (гепатит, цирроз, опухоли печени)
заболевания кишечника
сепсис, инфекционные заболевания, нагноительные процессы
ревматизм
ожог
травма
лихорадка
злокачественные опухоли
сердечная недостаточность
передозировка лекарств
прием эстрогенов, оральных контрацептивов, стероидных гормонов
длительное голодание
Мочевина. В процессе синтеза мочевины обезвреживается аммиак - очень ядовитое вещество для человека. Из организма мочевина выводится почками. Соответственно если из крови мочевина выводится плохо, то это означает нарушение выделительной функции почек.
Причины повышения:
заболевания почек (гломерулонефрит, пиелонефрит, туберкулез почек)
сердечная недостаточность
нарушение оттока мочи (опухоль мочевого пузыря, камни в мочевом пузыре)
лейкоз, злокачественные опухоли
сильные кровотечения
кишечная непроходимость
шок, лихорадочное состояние
ожоги
непроходимость мочевыводящих путей
острый инфаркт миокарда
Мочевая кислота. Выводит избыток азота из организма человека. За выведение мочевой кислоты из крови человека отвечают почки. При нарушении деятельности почек, происходит нарушение обмена мочевой кислоты. Как следствие - накопление в крови солей натрия, уровень мочевой кислоты растет, вызывая разнообразные повреждения органов и тканей.
Причины повышения:
лейкоз, лимфома
анемия , вызванная дефицитом витамина В12
некоторые острые инфекции (пневмония, скарлатина, туберкулез)
заболевания печени и желчных путей
сахарный диабет
хроническая экзема
псориаз
крапивница
заболевания почек
токсикоз у беременных
ацидоз
вторичная «подагра алкоголика» (острое алкогольное отравление)
Причины понижения:
болезнь Вильсона-Коновалова
синдром Фанкони
диета, бедная нуклеиновыми кислотами
Креатинин.
Образуется в печени и затем выделяется в кровь. Креатинин участвует в энергетическом обмене мышечной и других тканей. Из организма выводится почками с мочой, поэтому креатинин - важный показатель деятельности почек.
Содержание креатинина может увеличиваться из-за приема креатиновых добавок, объема мышечной массы или даже обильной мясной диеты. Так что, если у вас он немного завышен, не паникуйте.
Причины повышения:
симптом острой и хронической почечной недостаточности, лучевой болезни, гипертиреоза
большое количество мясной пищи в рационе питания
Причины повышения:
ревматические заболевания
заболевания желудочно-кишечного тракта
рак
инфаркт миокарда
сепсис новорожденных
туберкулез
менингит
послеоперационные осложнения
прием эстрогенов и оральных контрацептивов
Общий холестерин. Волноваться о здоровье из-за этого показателя стоит, только если он зашкаливает или наоборот очень низкий. Этот анализ можно считать практически бесполезным, за исключением тех случаев, когда очень низкий уровень гормонов может обуславливаться недостаточным содержанием холестерина.
ЛПНП - липопротеины низкой плотности. Очередной важный анализ для определения риска развития проблем с сердечного-сосудистой системой. Многие считают, что это и есть холестерин, но это не так. Как видно из названия, это липопротеин. Он доставляет холестерин из печени ко всем клеткам тела. Часто именуется «плохим холестерином», хотя скорее должен называться «плохим липопротеином».
Причины повышения:
первичные наследственные гиперхолестеринемии (гиперлипопротеинемии типов IIА и IIВ типов)
ожирение
обтурационная желтуха
ксантоматоз
сахарный диабет
гипотиреоз
богатая холестерином диета
прием лекарственных средств (бета-блокаторы, диуретики, прогестины, оральные контрацептивы, глюкокортикоиды, андрогены)
Причины понижения:
гиперлипопротеинемии II типа
гипертиреоз
хронические анемии
синдром мальабсорбции
муковисцидоз
острый стресс
миеломная болезнь
тяжелое голодание
бедная насыщенными жирами и холестерином, богатая полиненасыщенными жирными кислотами диета
прием таких лекарственных препаратов, как холестирамин, клофибрат, ловастатин, неомицин, интерферон, тироксин, эстрогены)
ЛПВП - липопротеины высокой плотности. Это липопротеины, которые доставляют холестерин из тканей организма и эндотелия сосудов обратно к печени. Низкий уровень ЛПВП – это плохо. Отслеживать этот показатель так же важно как и ЛПНП.
Причины повышения:
занятия физическим трудом
под влиянием эстрогенов, что является условием большего долголетия представителей женского пола
прием алкоголя
рак кишечника
острые гнойно-воспалительные процессы в мягких тканях
первичный билиарный цирроз печени
под влиянием некоторых пестецидов
Причины понижения:
атеросклероз
ишемическая болезнь сердца (ИБС), инфаркт миокарда
ожирение
курение
холестаз, хронические заболевания печени
сахарный диабет
нефротический синдром, хроническая почечная недостаточность
гиперлипопротеинемия IV типа
болезнь Танжера (дефицит альфа-липопротеинов)
богатая углеводами или полиненасыщенными жирными кислотами диета
Триглицериды. Еще один анализ для выявления риска коронарной болезни сердца. Триглицериды – это жиры, находящиеся в крови. Они выступают в роли хранилища запасов энергии. Когда их содержание повышается, триглицериды откладываются в жировой ткани у вас на боках.
Высокое потребление углеводов и жиров может повысить уровень триглицеридов в крови. Избытки углеводов превращаются в жиры, тем самым увеличивая их концентрацию в крови. Есть и другие причины, из-за которых нарушается уровень триглицеридов. Нормализация питания - это первый шаг к исправлению ситуации.
Причины повышения:
ишемическая болезнь сердца, инфаркт миокарда, гипертоническая болезнь
атеросклероз
тромбоз сосудов мозга
хроническая почечная недостаточность
ожирение
вирусный гепатит, цирроз печени
подагра
талассемия
нарушение толерантности к глюкозе
синдром Дауна
заболевания печени - гепатит, цирроз
гиперкальцемия
алкоголизм
сахарный диабет
гипотиреоз
острый и хронический панкреатит.
Причины понижения:
хронические заболевания легких
инфаркт мозга
гипертиреоз
поражение паренхимы (ткани почки)
миастения
травмы, ожоги
недостаточное питание
прием витамина С
Гормоны
ТТГ - тиреотропный гормон. Воздействуя на специфические рецепторы в щитовидной железе, стимулирует выработку и активацию тироксина. Кроме того, тиреотропин вызывает некоторые длительные эффекты, для проявления которых требуется несколько дней. Это, например, увеличение синтеза белков, нуклеиновых кислот, фосфолипидов, увеличение количества и размеров тиреоидных клеток. Для тиреотропина характерны суточные колебания секреции. Однако как вы уже поняли, проблемы с выделением этого гормона приведут к проблемам с работой щитовидной железы.Причины повышения:
гипотиреоз
тяжелые психические заболевания
недостаточность функции надпочечников
различные опухоли (опухоль гипофиза и др.)
Причины понижения:
гипертиреоз
травма гипофиза
снижение функции гипофиза
Свободный Т4 - гормон щитовидной железы. Большая часть циркулирующего в крови Т4 связана с транспортными белками, биологические эффекты оказывает свободная часть гормона, составляющая 3-5% концентрации общего Т4. Концентрация Т4 в крови выше концентрации Т3. Повышая скорость основного обмена, увеличивает теплопродукцию и потребление кислорода всеми тканями организма, за исключением тканей головного мозга, селезенки и яичек. Что увеличивает потребность организма в витаминах. Стимулирует синтез витамина А в печени. Снижает концентрацию холестерина и триглицерина в крови, ускоряет обмен белка. Повышает экскрецию кальция с мочой, активирует обмен костной ткани. Обладает положительным действием на сердце.
Свободный Т3. - гормон щитовидной железы. Стимулирует обмен и поглощение кислорода тканями (активнее Т4). Вырабатывается фолликулярными клетками щитовидной железы под контролем (ТТГ). Функции аналогичны Т4.
Свободный тестостерон - биологически активная часть тестостерона крови - стероидного андрогенного гормона, отвечающего за развитие вторичных половых признаков, половое созревание и нормальную половую функцию у мужчин.
ФСГ (фолликулостимулирующий гормон). Гонадотропный гормон гипофиза, который стимулирует развитие семенных канальцев и сперматогенез у мужчин. ФСГ увеличивает концентрацию тестостерона в плазме, обеспечивая тем самым процесс созревания сперматозоидов.
ЛГ
(лютеинизирующий гормон). У женщин стимулирует синтез эстрогенов; регулирует секрецию прогестерона и формирование желтого тела. Достижение критического уровня ЛГ приводит к овуляции и стимулирует синтез прогестерона в желтом теле.
У мужчин, стимулируя образование глобулина, связывающего половые гормоны (ГСПГ), повышает проницаемость семенных канальцев для тестостерона. Тем самым увеличивается концентрация тестостерона в плазме крови, что способствует созреванию сперматозоидов.
Эстрадиол. У женщин гормон эстрадиол обеспечивает формирование половой системы по женскому типу, развитие женских вторичных половых признаков в пубертатном периоде, становление и регуляцию менструальной функции, развитие яйцеклетки, рост и развитие матки в течение беременности; отвечает за психофизиологические особенности полового поведения.
Мужчинам также есть смысл проверять этот гормон.
Прогестерон - стероидный гормон желтого тела яичников и плаценты, необходимый для всех стадий беременности. Рекомендуется сдавать женщинам.
Пролактин. Влияет на работу почек, печени, обмен веществ в организме, а также на развитие и функционирование женских молочных желез. Поэтому анализ на данный гормон сдается при подозрении на заболевания выше указанных органов и систем организма, а также во время лечения эстрогеном и антигистаминными препаратами. При подозрении на бесплодие – женское или мужское – также рекомендуется сдать анализ на уровень данного гормона. Если он повышен, это негативно сказывается на функции половых желез у обоих полов, что приводит к проблемам в зачатии и к бесплодию.
В диагностике сердечно-сосудистых заболеваний важную роль играют своевременная диагностика. Нередко достаточно провести стандартное ЭКГ, чтобы поставить правильный диагноз. В других случаях требуется разноплановое исследование сердца, что позволяет установить точную причину болезни и провести эффективное лечение.
Обследования сердца помогают определить сердечно-сосудистые заболевания различного уровня тяжести. Если раньше пользовались только физикальным обследованием, то сегодня используются самые разные методы исследования и передовые технологии.
Своевременное обследование сердца позволяет уменьшить риск развития сердечно-сосудистого заболевания, группа которых занимает первое место среди основных причин смертности.
Каждый больной, поступающий в кардиологическое отделение или посетивший врача в поликлинике по причине болезней сердца, проходит стандартный комплекс исследований. Если после этого не удается установить первопричину патологии, тогда используются узконаправленные способы диагностики.
Видео Беспокоит сердце? С чего начать обследование?
Первичное обследование сердца больного
Самый первый метод диагностики больного сердечно-сосудистой патологией - физикальное обследование на первом приеме у врача. Вначале проводится осмотр с целью выявления визуальных изменений (отеков, цианоза, пульсации на шее). После с помощью простукивания врач определяет границы сердца, которые в патологических случаях изменяются.
Аускультация сердца - важный метод физикального обследования, с помощью которого определяются патологические ритмы и шумы, выраженность сердечных тонов.
Для проведения аускультации используется фонендоскоп. Этим же инструментом в сочетании с тонометром измеряется артериальное давление. В процессе прослушивания сердечных тонов изучается их звучание, очередность. В нормальном состоянии выслушиваются два постоянных тона, первый и второй. При той или иной патологии могут обнаруживаться добавочные, а также третий и четвертый тона.
Видео Основные физикальные методы обследования сердца
Инструментальные методы диагностики
Прогрессивные технологии позволяют сегодня проводить самые сложные и ранее недоступные исследования. Для назначения правильного лечения это крайне важно, поскольку точный диагноз - залог эффективной терапии. Как правило, начинают со стандартных методов - электрокардиографии, УЗИ сердца. При необходимости обследование дополняется электрофизиологическим исследованием, МРТ, КТ, ангиокардиографией.
Часто используемые инструментальные методы диагностики:
- Электрокардиография.
- Эхокардиография.
- Ангиокардиография.
Часть из перечисленных способов является безболезненной методикой, другие наоборот, относятся к инвазивной диагностике. Но все без исключения проводятся с помощью специального оборудования, которое в большей или меньшей степени оказывает влияние на человеческий организм.
Электрокардиография
Является ценным методом исследования в кардиологии, с помощью которого диагностируется большинство сердечно-сосудистых заболеваний. Впервые электрокардиограмма была снята Виллем Эйнтховен, который разработал струнный гальванометр, регистрируемый в ХХ веке практически такую же ЭКГ, как это делается сегодня. Этим же исследователем была разработана система обозначений получаемых зубцов, которая до сих пор широко используется.
Регистрация электрической активности сердца проводится с помощью электрокардиографа, которые сегодня для записи используют термобумагу. Если устройство полностью электронное, тогда полученные данные могут быть сохранены в компьютере.
Электрические показатели определяются с помощью электродов, которые на электрокардиографе показывают разность потенциалов в виде зубцов. Для их получения используют стандартные отведения (I, II и III), которые в соответствии с зарядами накладываются на правую руку и левую ногу (+) и левую руку (-). Также регистрируются усиленные отведения, обозначаемые как aVR, aVL, aVF, которые берутся от конечностей. Кроме этих шести отведений регистрируются однополюсные грудные отведения, от V1 до V9, но чаще всего определяются V1-V6.
ЭКГ позволяет определить:
- рубцовые изменения;
- нарушение кровоснабжения;
- дистрофические проявления;
- признаки инфаркта миокарда;
- обозначения нарушения ритма.
Стандартное ЭКГ не всегда дает возможность точно установить патологические изменения в сердце, поэтому при необходимости задействуют другие исследования, основанные на электрокардиографии:
- Суточный мониторинг ЭКГ - определяет слабо выраженные нарушения ритма сердца, которые сложно зафиксировать с помощью стандартной ЭКГ. Больному требуется носить от суток до 5-7 дней портативный электрокардиограф, который записывает деятельность сердца, после чего проводит врачом анализ полученных данных.
- ЭКГ-картирование, или прекардиальное картирование - при использовании большого количества электродов проводится продолжительное исследование, в результате чего даже самые тяжелые и сложно диагностируемые заболевания удается успешно определить. Вся получаемая прибором информация обрабатывается компьютером, поэтому высока точной получаемых результатов.
- Нагрузочные тексты (велоэргометрия, тредмил-тест) - выполняются с целью определения поражений сердца, которые в нормальном состоянии не обнаруживаются. При выполнении физической нагрузки нередко создаются благоприятные условия для возникновения аритмии или другого расстройства деятельности сердца. В частности, с помощью велоэргометрии определяется стенокардия напряжения, ишемическая болезнь сердца и пр. При повторном обследовании можно выяснить толерантность к физической нагрузке, эффективность ранее проведенного лечения, прогностическое значение.
- Внутрипищеводная электрокардиография - в пищевод вводится активный электрод, который максимально близко подводится к сердцу. С помощью этого метода можно провести оценку работоспособности атриовентрикулярного соединения и предсердий. Нередко используется на этапе диагностики различных видов нарушения ритма, особенно сердечных блокад.
- Векторкардиография - при использовании проекционного графика выстраивается объемная фигура, которая отражает электрическую активность сердца. При наличии нарушения ритма регистрируются соответствующие изменения в векторе сердечной деятельности.
- Гастрокардиомониторирование - метод одновременного исследования электрической активности сердца и кислотности в желудке и пищеводе. По способу проведения подобен не холтеровский мониторинг, только на протяжении суток записывается не только электрокардиограмма, но и рН-метрия. Обследование зачастую используется в процессе диагностики желудочно-кишечных и сердечно-сосудистых заболеваний.
Электрокардиография - один из самых безопасных и простых в выполнении методов исследования. Он доступен на любом уровне медицинского обслуживания, поэтому при возможности и желании можно получить довольно много достоверной информации о состоянии сердца.
Видео Методы исследования сердца. ЭКГ и ФКГ
Эхокардиография
Этот метод более известен как ультразвуковое исследование, или УЗИ сердца. Принцип действия исследования основан на улавливании сигналов, которые были отражены от различных структур сердца. В зависимости от акустической плотности сигнал воспринимается по-разному, но в итоге формируется соответствующее изображение.
Используется для выявления органических поражений сердца, врожденных и приобретенных пороков, а также для оценки функциональных возможностей миокарда. Считается методом выбора при обследовании людей с жалобами на слабость, головокружение, боли в сердце, потери сознания, частое сердцебиение.
На основе УЗИ создан ряд модифицированных обследований сердца:
- Допплерэхокардиография - на мониторе УЗИ показывается внутрисердечный кровоток, что позволяет увидеть пороки сердца, патологические шунты и хорды, провести оценку гемодинамики сердца.
- Одномерная эхокардиография - позволяет увидеть сердце в одной плоскости. Довольно грубая диагностика, которая используется для получения размеров органа, толщины его стенок. Также получаются данные о работе клапанного аппарата, сократительной способности сердца.
- Двухмерная эхокардиография - является более информативным исследованием по сравнению с предыдущим. Подобное достигается за счет получения объемного изображения сердца и его структур.
- Стресс-ЭХО - один из вариантов нагрузочных тестов. Сочетает в себе методики УЗИ и велоэргометрии. Сначала проводится ультразвуковая диагностика, а после “катания” больного на велосипеде проводится УЗИ. В результате определяется ИБС, непроходимость коронарных сосудов, оценивается эффективность терапии.
Не назначается УЗИ в случаях с хроническим курением, бронхиальной астмой, при наличии больших молочных желез или чрезмерного оволосения грудной клетки. Также исследование не проводится при деформациях грудной клетки, инфекционных заболеваниях кожи в этой области.
ЭхоКГ относится к безвредным и безболезненным методам исследования. Выполняется довольно быстро и при необходимости повторяется требуемое количество раз.
Видео Эхокардиография, УЗИ сердца, методика исследования
Ангиокардиография
Метод относится к рентгенологическим исследованиям, в ходе проведения которых используется рентгеноконтрастное вещество. С помощью исследования получается изучить камеры сердца, а также ближайшие вены и артерии.
В полость сердца и коронарные сосуды вводится рентгеноконтрастное вещество, для чего используется специальный катетер. Подводится он к сердцу и сосудам через бедренную или подключичную артерию. В результате введения контрастного агента становятся видны структурные части сердца, для оценки которых делается ряд изображений. Перед проведением процедуры обязательно принимается седативное и антигистаминное лекарство.
Исследование часто проводится перед операциями на сердце с целью уточнения нужных физиологических параметров миокарда. Также метод довольно эффективен в диагностике пороков сердца, нарушении структуры ближайших крупных сосудов. После широкого распространения эхокардиографии ангиокардиография стала реже использоваться. Но в некоторых случаях этот метод является незаменимым, поскольку позволяет более точно определять анатомические структуры сердца.
Ангиокардиография относится к инвазивным способам диагностики, поэтому относительно нечасто используется. Все же в случае необходимости помогает получить более точные данные, чем при ЭхоКГ.
Видео Ангиография и стентирование сосудов сердца
Лабораторные анализы
Зачастую назначаются при наличии или высоком риске определения сопутствующей патологии. Также при некоторых поражениях сердца в кровь выделяются определенные вещества, фиксируемые с помощью специальных лабораторных тестов.
Распространенные лабораторные анализы при заболеваниях сердца:
- Исследование мочи - почки чутко реагируют на состояние сердечно-сосудистой системы. При отеках, после приступа пароксизмальной тахикардии, септических эндокардитах изменяется качество и количество мочи. В основном нарушения выражаются в снижении удельного веса мочи, определении гиалиновых цилиндров, эритроцитов, белка в моче.
- Исследование крови - довольно информативно в диагностике сердечно-сосудистых заболеваний. В частности, нередко при пороках сердца увеличивает количество красных кровяных шариков. Подобное изменение связано с кислородным голоданием при недостаточности сердечной деятельности. Воспалительные процессы нередко затрагивают эндокард, миокард и другие структуры сердца. При этом развивается лейкоцитоз и увеличивается СОЭ.
- Исследование мокроты - проводится только в тех случаях, когда есть подозрение на острую недостаточность левого желудочка. При этой патологии наблюдается застой в легких, в результате чего образуется кровянисто-пенистая мокрота. В некоторых случаях она может быть бесветная, что часто отмечается при выраженном застое легких. Микроскопический анализ мокроты позволяет определить “клетки сердечных покровов”, наличие которых характерно для инфаркта миокарда и сердечной недостаточности.
Во время каждого исследования требуется тщательно выполнять требования врача, проводящего диагностику. Это поможет получить более быстрый и качественный результат. Также впоследствии позволит предупредить развитие осложнений, поэтому совместное сотрудничество врача и больного посодействует достижению желаемого результата.
26.01.2017 10:11:01
Заболевания сердечно-сосудистой системы в медицинской практике являются самыми сложными и опасными, которые чаще всего приводят человека к смерти, независимо от возраста больного.
За последние четверть века в Украине смертность в результате данных заболеваний выросла двукратно, что не может не вызывать серьезных опасений.
Именно поэтому необходимо держать на постоянном контроле состояние своей сердечно-сосудистой системы, проходить профилактические осмотры у кардиолога, особенно, если к возникновению патологий имеются определенные предпосылки, например, наследственность, переутомление, тяжелые физические нагрузки и т.д.
Одним из основных симптомов болезни сердца является появление болевых ощущений в области сердца, которые могут иметь разную силу и направленность в зависимости от заболевания сердца и степени его тяжести.
Вторым характерным признаком заболеваний сердца является одышка, которая возникает от недостаточности кровообращения.
Третьим признаком проблем в работе сердца является учащенное сердцебиение, а также перебои в работе сердца.
Все вышеперечисленные симптомы являются сигналами обращения к кардиологу, который для постановки точного диагноза в обязательном порядке отправит пациента на дополнительное обследование, которое включает в себя сдачу определенных анализов.
Какие анализы сдают при заболеваниях сердца?
Стоит учесть также, что многие патологические процессы в сердечно-сосудистой системе проходят бессимптомно. Поэтому, даже если вас не беспокоит боль в области сердца, одышка, учащенное сердцебиение или аритмия, периодическое посещение кардиолога стоит включить в список обязательных профилактических мероприятий, которые помогут сохранить ваше здоровье на долгие годы.
Как и при любых заболеваниях различных органов и систем, своевременная диагностика и грамотно назначенное эффективное лечение заболеваний сердца поможет не только излечить определенные заболевания, но и предотвратит серьезные осложнения, улучшит качество жизни, продлит ее и даже спасет.
При заболеваниях сердца и сосудов назначают комплексный анализ - кардиологический профиль.
Кардиологический профиль: зачем он нужен?
Кардиологический профиль - это набор специальных анализов крови, который позволяет:
Оценить факторы риска развития заболеваний сердца и сосудов;
Выявить ранние и скрытые поражения сердечно-сосудистой системы;
Выявить риск развития атеросклероза, ишемической болезни сердца и сердечной недостаточности;
Оценить вероятность инфаркта миокарда.
Кардиологический профиль: показания
Показаниями для назначения сдачи комплекса анализов кардиологического профиля являются:
Атеросклероз сосудов;
Ишемическая болезнь сердца;
Повышенное артериальное давление;
Нарушения ритма сердечных сокращений, в том числе:
Инсульт;
Аритмия;
Инфаркт;
Тахикардия.
Какие анализы входят в кардиологический профиль?
- Тропонин количественный;
Калий (К);
Липидограмма;
Коагулограмма;
АсАТ (АСТ, аспартатаминотрансфераза);
Креатинкиназа (креатинфосфокиназа, КК, КФК);
Лактатдегидрогеназа (ЛДГ).

Что обозначают показатели кардиологического профиля?
- Тропонин может диагностировать инфаркт миокарда. Тропонин - это особый белок, содержащийся только внутри клеток сердечной мышцы (кардиомиоцитах), он практически не определяется в крови при нормальных условиях. Однако если кардиомиоциты начинают гибнуть и разрушаться, а чаще всего это случается из-за развившегося инфаркта миокарда, то тропонин начинает проникать в общий кровоток, ввиду чего его концентрация в крови возрастает в сотни, а иногда и тысячи раз. Эта особенность и стала ключевым фактором, позволяющим сделать раннюю или позднюю диагностику инфаркт миокарда.
- NT-proBNP - мозговой натрийуретический гормон - белок, образующийся в левом желудочке сердца. Играет важную роль в диагностике сердечной недостаточности. Анализ крови на D-димер незаменим при обследовании пациентов на различные тромботические нарушения. D-димер - это небольшой белковый фрагмент, который образуется в результате распада фибрина (фибрин — это белок плазмы крови. Фибрин служит структурной основой тромба - ред. ). Повышенное содержание D-димера в крови означает склонность человеческого организма к образованию тромбов или других проблем со свертыванием крови.
- Калий (К) является важным микроэлементом в организме человека. Он принимает участие в акте мышечного сокращения, нормальной деятельности сердца, проведении импульса по нервным волокнам, обмене веществ и активности ферментов. Недостаток калия приводит к нарушению деятельности сердечно-сосудистой системы, может вызвать мышечную слабость. Длительная калийная недостаточность может вызвать остановку сердца. Большие дозы калия вызывают паралич сердца.
- МНО - это показатель сугубо для оценки эффективности и правильности лечения антикоагулянтами (лекарственные препараты, снижающие активность свертывающей системы крови и препятствующие чрезмерному образованию тромбов - ред. ). Пациенты, которые вынужденно постоянно принимают препараты для разжижения крови, обязаны проводить контроль над ее свертывающими способностями. Это необходимо не только для оценки эффективности лечения, но и позволяет подобрать адекватную дозу средств. Таким же образом человека можно уберечь от передозировки антикоагулянтами, предотвратив развитие соответствующих осложнений на этом фоне. Одним из современных методов такого контроля является МНО (международное нормализованное отношение).
- Липидограмма (липидный профиль) помогает диагностировать атеросклероз и ишемическую болезнь сердца.
- При помощи коагулограммы определяется уровень вязкости крови. Увеличенное значение уровня вязкости крови свидетельствует о повышенном риске развития осложнений гипертонической болезни, ишемической болезни сердца, инфаркта или инсульта.
- Увеличение значения АсАТ , внутриклеточного фермента, участвующего в обмене аминокислот в тканях печени, мышце сердца и других органов, показывает на повышение риска развития инфаркта.
- На это же указывает фермент креатинкиназа, который является катализатором скорости преобразований АТФ. Увеличение активности КФК-МВ, фермента, который содержится в клетках сердечной мышцы, свидетельствует о повышенном риске инфаркта миокарда.
- Наибольшая активность ЛДГ (лактатдегидрогеназа), цинксодержащего фермента, наблюдается в клетках сердечной мышцы, печени, почек. Активность ЛДГ резко увеличивается также при остром инфаркте миокарда.

Как нужно готовиться к проведению кардиологического профиля?
Кардиологический профиль - это комплексный анализ крови на содержание определенных ферментов. Кровь на кардиологический профиль берется в утренние часы, натощак.
За сутки до взятия крови необходимо исключить употребление алкоголя, а также психоэмоциональные и физические нагрузки.
